А.А.КАРАНДАШЕВ, Т.И.РУСАКОВА
ВОЗМОЖНОСТИ СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
ПО ВЫЯВЛЕНИЮ УСЛОВИЙ ВОЗНИКНОВЕНИЯ
ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ
И ДАВНОСТИ ИХ ОБРАЗОВАНИЯ
ВВЕДЕНИЕ
В судебно-медицинской практике среди закрытых повреждений органов живота травма селезенки занимает одно из ведущих мест. Частота повреждений этого органа по литературным данным составляет от 15,4% - 17,5% (И.А.Криворотов,1949; С.З.Горшков и В.С.Волков, 1978) до 20% (М.А.Сапожникова,1988). По нашим исследованиям, изолированные повреждения селезенки при закрытой тупой травме наблюдались в 7%, а в практике производства экспертиз по травме органов живота стоят на первом месте.
Травма селезенки почти всегда имеет судебную перспективу. Следственные и судебные органы при расследовании уголовных дел, связанных с повреждением этого органа, на разрешение экспертизы в основном ставят вопросы, касающиеся механизма образования повреждения селезенки, давности травмы и возможности возникновения ее при тех или иных обстоятельствах. Необходимость решения этих вопросов особенно актуальна при наличии нескольких подозреваемых в сопричастности к этой травме. Предварительное и судебное следствия, как правило, интересует вопрос - от чьих конкретно действий возникло повреждение селезенки. Судебно-медицинский эксперт, основываясь на клинических, морфологических, гистологических данных и данных материалов дела, в состоянии в определенной мере ретроспективно восстановить обстоятельства возникновения травмы селезенки, давность образования ее повреждения и возможности травмы органа в результате действий определенного лица и, имея достаточный объем информации о повреждении, может подтвердить или опровергнуть следственную версию. Хотя вопрос о возникновении травмы в результате действий определенного лица решается следственным и судебным путем, тем не менее, научно обоснованное мнение эксперта в данном случае может играть существенную роль в принятии обвинительного или оправдательного решения.
Вопросы механизма образования повреждения селезенки и давности его возникновения не оставались без внимания ученых судебных медиков. Данная проблема решалась как теоретически, так и экспериментально. Основываясь на результатах этих трудов, изучении архивного материала и собственный, более чем 15-летний, опыт производства экспертиз по травме селезенки, мы предлагаем свой вариант решения вопросов механизмов возникновения повреждений этого органа и давности их образования.
Глава 1
АНАТОМИЯ, ТОПОГРАФИЯ, ГИСТОЛОГИЯ
И ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ СЕЛЕЗЕНКИ
Решение вопросов механизмов образования повреждений селезенки и отчасти давности их возникновения невозможно без четкого представления анатомии этого органа, его топографии, проекции на наружные покровы тела человека, гистологического строения и функциональных особенностей.
Селезенка – лимфоидный орган, связанный с системой кровообращения и выполняющий функции фагоцитоза, разрушения эритроцитов, лимфопоэза, фильтрации крови, а также синтеза антител.
Величина селезенки в среднем длиной 12см, шириной 8 см, толщиной 3-4 см.; масса около 170 г (100-200г). Данные параметры могут изменяться, например, при пищеварении наблюдается увеличение селезенки.
По форме селезенку сравнивают с кофейным зерном. Однако наблюдаются и другие формы в виде пирамиды, тяжа, ромба.
В селезенке различают две поверхности. Диафрагмальную – выпуклую, прилежащую к диафрагме поверхность; и висцеральную, обращенную в полость живота, вогнутую поверхность органа. На висцеральной (органной или внутренней) поверхности различают: почечную поверхность – часть висцеральной поверхности, которая соприкасается с левой почкой; желудочную, соприкасающуюся с желудком; и ободочнокишечную поверхность, которая соприкасается с ободочной кишкой. По середине висцеральной поверхности, занимая 2/3 ее длины, между желудочной и почечной поверхностями, расположена борозда – место входа и выхода селезеночных сосудов. Обе поверхности селезенки отделены друг от друга верхним и нижним краями: нижний край тупой, обращен назад и вниз; верхний – острый, обращен кпереди и кверху, имеет две или три вырезки. Оба края сходятся у концов органа. Задний конец обращен кверху и назад к позвоночнику; передний – вниз и вперед к левой реберной дуге. К переднему концу на внутренней поверхности селезенки, у самых ее ворот, примыкает конец хвоста поджелудочной железы. Клиницисты и некоторые анатомы обозначают концы селезенки полюсами.
Топографически селезенка расположена в левом подреберье на уровне от 9 до 11 ребер. Длинник ее направлен сверху вниз и кнаружи и несколько вперед почти параллельно нижним ребрам в их задних отделах. При брахиморфном сложении тела человека наблюдается высокое положение селезенки, когда передний конец (полюс) ее достигает 8 ребра. При долихоморфном типе телосложения может быть низкое положение органа, когда передний конец лежит ниже 9 ребра.
Селезенка не имеет плотного фиксирующего аппарата, она легко подвижна и смещается в брюшной полости, например, при дыхательных движениях, при наполнении желудка пищей и его опорожнении, при наполнении и опорожнении поперечноободочной кишки.
Связочный аппарат селезенки в основном представлен двумя связками. Самая крупная из них - желудочно-селезеночная, она отходит от ворот селезенки к желудку и включает в себя не только сосуды органа, но и хвост поджелудочной железы. Вторая – дифрагмально-селезеночная связка отходит от ворот селезенки вблизи заднего конца к диафрагме близ места входа пищевода. Передний конец селезенки упирается в левую диафрагмально-ободочнокишечную связку, которая соединяет левый изгиб ободочной кишки с пристеночной брюшиной диафрагмы в области левого 11 ребра и образует своеобразного рода карман для селезенки. Помимо этого, встречаются и другие, не всегда имеющиеся, связки. Чаще всего встречается связка, идущая от переднего конца селезенки к ободочной кишке.
В норме селезенка защищена ребрами и не выступает за край реберной дуги. Топографически на наружные покровы тела человека селезенка проецируется между 9 и 11 левыми ребрами по подкрыльцовым линиям. Спереди – на левую переднюю нижнюю область груди – передний конец проецируется на грудной клетке по передней подмышечной линии; сзади на левую заднюю нижнюю область груди – задний конец селезенки не достигает 4-5 см позвоночного столба.
Снаружи селезенка покрыта серозной оболочкой – брюшиной. Под ней располагается фиброзная оболочка – соединительнотканная капсула селезенки с примесью эластических и неисчерченных мышечных волокон. Толщина капсулы неодинакова, наиболее толста она в воротах селезенки, через которые проходят кровеносные и лимфатические сосуды. Внутрь от капсулы отходят перекладины – трабекулы, которые в глубоких частях органа анастомозируют между собой. Трабекулы, как и капсула, содержат небольшое количество гладких мышечных волокон и вместе с капсулой составляют опорносократительный аппарат селезенки. Между трабекулами находится пульпа селезенки, состоящая из лимфоидной ткани в виде лимфоидных фолликулов, ретикулярной ткани, свободных клеточных элементов соединительной ткани и крови, а также кровеносных сосудов, главным образом синусов. Кровоснабжение селезенки осуществляется посредством селезеночной артерии, которая, войдя в ворота органа, разветвляется на более мелкие трабекулярные артерии. Наружная оболочка трабекулярных артерий сращена с плотной соединительной тканью трабекул. Средняя мышечная оболочка четко заметна на любом отрезке трабекулярной артерии. Трабекулярные артерии делятся на пульпарные, проходящие через лимфоидные фолликулы, далее образуются кисточковые артериолы и капилляры, которые переходят в венозные синусы. В синусах при их переходе в вены имеются сфинктеры. При сокращении венозного сфинктера кровь задерживается в нем. При закрытии артериального сфинктера кровь депонируется в синусах. При расслаблении артериального и венозного сфинктеров синусы опорожняются и кровь выходит в венозное русло. Трабекулярные вены лишены собственного мышечного слоя. Благодаря наличию богатой сети синусов и специальных сфинктеров в артериолах и венулах селезенки может депонироваться значительное количество крови. С помощью гладких мышечных клеток, залегающих в капсуле и трабекулах, селезенка способна к периодическим сокращениям, которые обеспечивают подачу из нее крови в кровяное русло.

Рис. 1. Схема микроскопического строение селезенки.
1 – капсула; 2 – трабекула; 3 – венозный синус; 4 – артериальная гильза; 5 – пульпарная артерия; 6 – центральная артерия; 7 – лимфоидный узелок; 8 - лимфоидное периартериальное влагалище.
Резюмируя данные об анатомо-топографических особенностях селезенки, ее гистологического строения и функции, следует отметить, что для судебного медика при решении вопросов механизма образования повреждений селезенки важна четкая информация об их локализации на органе, а установление давности по гистологическим препаратам должно производиться с учетом микроскопического строения селезёнки и воспалительно-репаративных процессов в зоне повреждений.
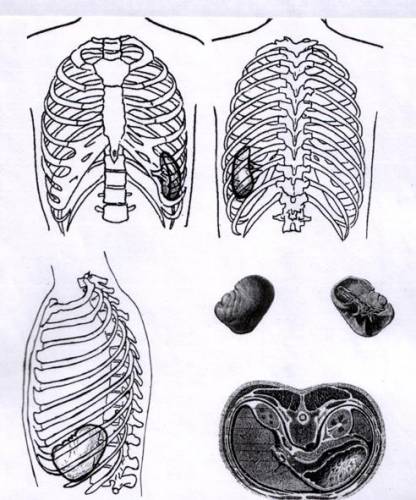
Рис. 2. Схемы топографии селезенки в проекции на реберный каркас и кожные покровы.
1 – вид спереди; 2 – вид сзади; 3 - вид сбоку; 4 – общий вид селезенки с диафрагмальной и висцеральной поверхностей; топография селезенки на поперечном срезе тела человека.
 Рис. 3. Топография селезенки по отношению к реберному каркасу. Области висцеральной поверхности органа. Рис. 3. Топография селезенки по отношению к реберному каркасу. Области висцеральной поверхности органа.
1 – вдавление от желудка; 2 – передне-нижний угол селезенки; 3 - вдавление от левого изгиба ободочной кишки; 4 – вдавление от поджелудочной железы; 5 – вдавление от левой почки; 6 – листки брюшины, ограничивающие ворота селезенки.
Глава 2
КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ
Общепризнанной классификации повреждений селезенки нет.
Первые морфологические классификации (по доступной нам литературе) предложены L.Mayer (1878), L.Edler (1886) и М.М.Крюковым (1901), которые в повреждениях селезенки различали ушибы и разрывы, разделяя последние на осложненные (с нарушением целости других органов) и не осложненные.
V.Planson (1909) выделял небольшие подкапсулярные кровоизлияния, объемные гематомы, нарушения целостности капсулы и паренхимы в различной степени – разрывы и размозжение селезенки.
По А.Лабульбену (1880) повреждения селезенки могут быть одиночные и множественные, среди них можно выделить поверхностные и глубокие, полные и неполные; по форме – линейные, извилистые, треугольные, звездчатые; по направлению – вертикальные и косые.
Е.Berger (1902) и J.Kon (1907) в повреждениях селезенки различали ушибы и разрывы. К разрывам относили: разрывы только капсулы, капсулы вместе с паренхимой, паренхимы без капсулы. Кроме того, выделяли еще и размозжение паренхимы с разрывом капсулы, в основном в области ворот.
Н.Березнеговский (1909) к повреждениям селезенки относил ушибы, надрывы и разрывы органа. К ушибам относились кровоизлияния в паренхиму при целости капсулы; к надрывам - повреждения только капсулы; к разрывам – повреждения капсулы и паренхимы.
Neugebauer (по А.И.Муханову, 1974) выделял субкапсулярные гематомы, разрывы капсулы (лучистые у ворот), разрывы паренхимы, центральные разрывы, двухтактные разрывы.
Л.П.Александрович (1949) разделял повреждения селезенки на: разрывы ее на части или отрывы от ножки; разрывы в области ворот; разрывы по периферии; мелкие надрывы и разрывы; субкапсулярные гематомы; разрывы капсулярной гематомы.
По М.А.Сапожниковой (1988) среди травматических повреждений селезенки различают поверхностные разрывы или трещины капсулы, подкапсульные гематомы с сохранением целостности капсулы, подкапсульные гематомы и разрывы с нарушением целостности капсулы, сквозные разрывы и размозжения органа, повреждения его сосудистой ножки. Трещины капсулы автор связывает с прямыми ударами в живот, автотранспортными катастрофами и падениями с большой высоты. Подкапсульные разрывы и гематомы – с сотрясением органа в условиях значительного кровенаполнения пульпы. Сквозные разрывы, размозжения селезенки и отрыв ее ножки – при прямых ударах в живот. По мнению автора чаще повреждаются диафрагмальная поверхность и область ворот. Одиночные, реже множественные трещины капсулы линейной формы при изолированной травме селезенки автор наблюдала в областях полюсов на диафрагмальной или висцеральной поверхностях и в области ворот. Реже поверхностные разрывы капсулы имели звездчатую форму. При повреждении капсулы в области ворот дефекты имели небольшие размеры, но на разрезах кровоизлияния проникали глубоко в пульпу, благодаря существованию в этой зоне грубых тесно расположенных трабекул. Изолированные подкапсульные гематомы имели четкие границы с отслоением капсулы на ограниченном участке. Трещины и разрывы капсулы диафрагмальной поверхности автор наблюдала чаще при сдавлении тела.
Изучая этот аспект, С.В.Савченко (1992) отметил, что существует большое число классификаций и это обстоятельство затрудняет экспертную научную работу. Автор с целью единого подхода к экспертной оценке повреждений селезенки на основе литературных данных и собственных исследований разработал свою классификацию. По мнению С.В.Савченко (1992), классификация морфологических проявлений тупой травмы селезенки должна включать в себя характер повреждений, их форму, ориентацию на органе, локализацию, объем и морфологические проявления травмы селезенки: кровоизлияния, трещины, разрушение (размозжение) органа, полный или частичный его отрыв. Автор исключает понятие «надрыв», так как оно не несет в себе какой-либо специфики, отличной от разрыва.
Такого же мнения придерживается Ю.И.Соседко (2001). Согласно его данным, классификация повреждений селезенки при травме тупыми предметами включает классифицирующие признаки и составные элементы признаков. К классифицирующим признакам автор относит характер повреждений, который включает составные элементы в виде: кровоизлияний (мелкоочаговых, крупноочаговых, гематом), трещин, разрывов, подкапсульных повреждений (кровоизлияний, разрывов паренхимы), полного отрыва органа или его части, разрушения органа (фрагментации, размозжения), повреждений связок (разрывов и кровоизлияний); ориентацию повреждений (трещин, разрывов) по направлению: продольное, поперечное, косопродольное, радиальное; форму повреждений (трещин, разрывов): линейную, дугообразную, звездчатую, Г-,н-,п-образную и прочую; и локализацию (анатомическую).
По нашему мнению, классификация повреждений селезенки должна содержать в себе те данные, которые необходимы для решения судебно-медицинских вопросов, т.е. отражать морфологические признаки повреждений, их локализацию и направление; способствовать более детальному описанию повреждений и составлению экспертной версии механизма их возникновения. Поскольку в данной работе мы ставили перед собой задачу обобщения накопленного нами опыта по закрытой тупой травме селезенки, возникающей от действия тупого твердого предмета с ограниченной травмирующей поверхностью, то и в предлагаемой нами классификации не затронуты аспекты травмы этого органа острыми предметами, а также грубой тупой травмы с фрагментацией, размозжением или отрывом селезенки.
Морфологически в повреждениях селезенки мы различаем:
- отслоения капсулы от пульпы с надрывами капсулы и образованием подкапсульного кровоизлияния;
- кровоизлияния под капсулу;
- разрывы капсулы и паренхимы;
- подкапсульные разрывы паренхимы.
Отслоения капсулы с образованием подкапсульного кровоизлияния.
Эти повреждения в основном локализуются в месте прикрепления связок и возникают вследствие растяжения капсулы при смещении органа с отслоением ее от пульпы связкой. При небольшом увеличении (МБС-2, 6х) можно разглядеть повреждения капсулы в виде надрывов поверхностных слоев, которые располагаются поперечно растяжению капсулы. Отслоение капсулы всегда сопровождается повреждением находящихся под ней сосудов и образованием подкапсульных кровоизлияний в виде вытянутых овалов толщиной менее 0,1 см. Нередко в местах отслоений надрывы могут переходить в разрывы капсулы в основном в дистальных от связок отделах (рис. 4, 5).
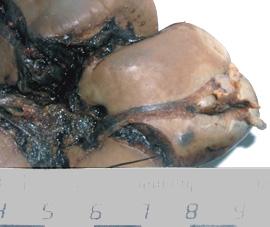
Рис. 4. Отслоение капсулы от паренхимы в области прикрепления диафрагмально-селезеночной связки с образованием подкапсульного кровоизлияния.
Рис. 5. Отслоение капсулы селезенки с образованием подкапсульного кровоизлияния в месте прикрепления селезеночно-ободочной связки.
Кровоизлияния под капсулу.
Эти повреждения возникают вследствие периферического или центрального повреждения пульпы органа. Периферические повреждения пульпы связаны с повреждением (сжатием, сминанием и разрывом) подкапсульно расположенных сосудов при деформации сжатия (рис. 6). Кровоизлияния при этом имеют овальную или круглую форму в виде небольших пятен от 0,1 до 1 см в диаметре, толщиной до 0,3 см, возвышающихся над уровнем окружающей ткани. Нередко такие кровоизлияния располагаются по цепочке на диафрагмальной поверхности селезенки в виде отпечатка ребра. Центральные, расположенные более глубоко, разрывы пульпы более свойственны деформации сдвига. Они приводят к образованию более обширных кровоизлияний под капсулу органа. Такие кровоизлияния зачастую занимают часть той или иной поверхности селезенки, а иногда почти полностью захватывают ее. Форма их разнообразна, чаще неопределенная. Толщина таких кровоизлияний может достигать 1 см.
Рис. 6. Кровоизлияние под капсулу селезенки.
Разрывы капсулы и паренхимы.
Такие повреждения возникают вследствие перерастяжения тканей и превышения пределов их эластичности и прочности при деформации растяжения.
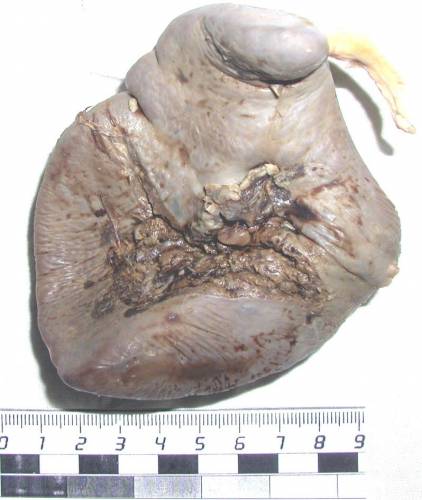
Рис. 7. Разрывы капсулы и паренхимы селезенки.
В основном разрывы имеют линейную форму, с неровными растресканными вдоль длинника кровоподтечными краями и тканевыми перемычками. Могут располагаться на различных анатомических поверхностях селезенки, иметь различное направление и размеры.
Подкапсульные разрывы паренхимы.
Эти повреждения возникают вследствие повреждения пульпы селезенки при сохраненной капсуле. Свойственны по клинике двухмоментным разрывам селезенки. Могут возникать при растяжении и сдвиге пульпы органа, локализоваться в различных анатомических областях, на периферии или центрально. В основном имеют щелевидную форму.
По локализации повреждения могут располагаться центрально или на периферии в той или иной анатомической области органа.
По направлению: поперечно или вдоль длинника селезенки и косо относительно длинника органа по условному циферблату часов.
По форме: овальные, неопределенной формы, линейные (прямая, дугообразная, ломаная), Г-, Т- и др.- образная.
Глава 3
РЕШЕНИЕ ВОПРОСОВ МЕХАНИЗМА ОБРАЗОВАНИЯ
ПОВРЕЖДЕНИЙ ПРИ ТРАВМЕ СЕЛЕЗЕНКИ ТУПЫМИ ПРЕДМЕТАМИ
ПО ИХ МОРФОЛОГИЧЕСКИМ ПРИЗНАКАМ
Механизм образования повреждения – это процесс возникновения повреждения в результате взаимодействия повреждаемой части тела человека с повреждающим фактором.
По литературным данным понятие механизма образования повреждений селезенки трактовалось с различных позиций.
Так V.Planson (1909) подразделял повреждения селезенки на прямые (в месте удара), непрямые (на расстоянии) и разрывы вследствие натяжения мышц (при кашле, рвоте, поднятии тяжести и др.).
А.Schonwerth (1902) считал, что при внезапном ударе в область селезенки рефлекторно возникает усиленный вдох, при этом верхний край селезенки упирается в опустившуюся диафрагму, а нижний – в левую диафрагмально-ободочную связку. При пустом желудке селезенка смещается вниз вправо. Травмирующее воздействие на область Х ребра вызывает его прогибание и давление на селезенку, смещение ее краев кнаружи с растяжением висцеральной поверхности и образованием на ней разрывов. При наполненном желудке селезенка по мнению автора не может смещаться вниз и вправо, что дает возможность образованию повреждений на диафрагмальной поверхности. Однако по этим представлениям о механизме локализация повреждений органа зависит от наполнения желудка. По данным же других авторов (Н.Березнеговский, 1909) наблюдалась совершенно противоположная картина – при наполненном желудке имело место значительное количество повреждений на висцеральной поверхности органа.
E.Berger (1902) сравнивал селезенку с пузырем, наполненным жидкостью и считал, что для объяснения механизмов образования повреждений применим закон Паскаля, по которому возникающее вследствие травматического воздействия давление передается во все стороны одинаково, вызывая повреждения в наиболее слабых местах – в основном в местах прикрепления связок на внутренней поверхности селезенки. Подобного мнения придерживался Н.Неineke (1913), указывая, что механизм разрывов селезенки может быть различным и в основном объясним возникающим вследствие травмы гидравлическим давлением – распространением удара пульпой селезенки во все стороны. Однако возникновение поперечных разрывов автор связывал с перерастяжением или сгибанием органа вследствие сдавления его в продольном направлении.
В своих экспериментах J.Kon (1907) установил, что при ударе по диафрагмальной поверхности селезенки она уплощается и стягивается к центру, поэтому разрывы и возникают на ее висцеральной поверхности.
Е.С.Бабаянц (1958) причину возникновения разрывов селезенки связывал с сотрясением, которое вызывает волнообразные движения паренхимы органа. В зависимости от силы и скорости движения эти волны могут быть различной формы, что и определяло форму разрыва.
А.И Муханов (1974) считал основными механизмами повреждений внутренних органов удар, противоудар и сдавление.
Г.А.Вишневский (1973), А.П.Громов, В.Н.Крюков, О.Х.Поркшеян (1976) понятие механизма связывали с ударом в живот тупого предмета без видимого сотрясения тела, направленным по отношению к брюшной стенке по прямой (перпендикулярно) или по касательной; с сильным ударом с сотрясением тела; ударом с присоединением сдавления; сдавление живота тупыми предметами без смещения органов или со смещением.
А.П.Истомина (1929) повреждения органов брюшной полости связывала с изгибом или сжатием.
М.Г.Рамм (1938) в понятие механизма вкладывал прямое, быстрое и сильное воздействие на ограниченном участке; медленно действующей вглубь силой с широкой зоной приложения; противоударом о ребра и позвоночник; инерцией движения.
Б.С.Розанов (1936) трактовал механизм как непосредственный удар; сдавление; уличная или железнодорожная травма; падение с высоты; резкое напряжение брюшного пресса.
Как видим, в основном авторы вкладывали в понятие механизма его составные части – удар, сдавление, растяжение и др. Однако эти понятия более верны для вида травмирующего воздействия. Тогда как для решения вопросов взаимодействия тела человека с повреждающим фактором, необходимо установление не только вида травмирующего воздействия, но и свойств повреждающего фактора, места его приложения, а также направления его действия.
Следовательно, основными составляющими механизма образования повреждения являются: свойства повреждающего фактора, вид травмирующего воздействия, место его приложения и направление его действия.
Травма селезенки в основном возникает вследствие опосредованного механического воздействия, т.е. повреждающим фактором служит материальное тело – предмет, действующий через наружные покровы тела. Повреждение селезенки может образоваться и в результате материального явления, например, спонтанный разрыв болезненно измененного органа при повышении внутрибрюшного давления.
В судебной медицине образование закрытых повреждений (без нарушения целостности кожных покровов) связывают с действием тупых твердых предметов, которые по размерам условно разделяют на ограниченные и неограниченные. Ограниченными считаются предметы, имеющие травмирующую поверхность, границы которой не выходят за пределы поверхности поврежденной части тела. Неограниченными считаются предметы с большими границами, чем поврежденная часть тела. В судебно-медицинской практике повреждения селезенки в основном возникают при воздействии тупого твердого предмета с ограниченной травмирующей поверхностью, размеры которого соизмеримы с размерами селезенки. Т.е., если повреждения ограничиваются только селезенкой, вполне допустим вывод о действии ограниченного тупого твердого предмета.
В практике производства экспертиз по закрытой тупой травме живота с повреждением селезенки в основном встречаются два вида травмирующего воздействия: удар и сдавление, реже их комбинации.
По В.Л.Попову (1988) удар – сложный кратковременный процесс взаимодействия тела (или части тела) человека и тупого предмета, при котором тупой предмет оказывает импульсное центростремительное одностороннее действие на тело или часть тела человека, оно может длиться менее 0,1-0,01 секунды. Ударное действие оказывает как движущийся предмет, так и неподвижный. Сдавление – это процесс взаимодействия тела или части тела человека с двумя, как правило, массивными, твердыми тупыми предметами, при котором оба предмета, действуя навстречу друг другу, оказывают на тело или часть тела человека двустороннее центростремительное действие. Время сдавления исчисляется секундами, а иногда минутами. Из двух сдавливающих предметов один всегда подвижен, другой – чаще всего неподвижен.
А.И.Муханов (1974) на основании своих исследований предлагал диффе-
ренцировать виды травматических воздействий по морфологическим признакам повреждений. По мнению автора, удар чаще причиняет надрывы и разрывы внутренних органов, редко нарушение целости органа ограничивается только трещинами. Сдавление, в основном, вызывает разрывы, размозжения и в меньшем количестве надрывы органа.
Ю.И.Соседко (2001) выявлены морфологические признаки повреждений селезенки, позволяющие дифференцировать удар от сдавления. По данным автора, для ударного травматического воздействия характерны подкапсульные кровоизлияния, разрывы капсулы и паренхимы, трещины, подкапсульные кровоизлияния в области прикрепления связок, разрывы связок. Для сдавления характерно сочетание повреждений органов груди и живота и образование наряду с перечисленными видами повреждений размозжения селезенки.
По А.А.Солохину (1968) в образовании повреждений селезенки большую значимость имеют удары предметами с ограниченной поверхностью, тогда как при переездах тела колесом автомобиля (сдавление) чаще возникают размозжения.
М.А.Сапожникова (1988) связывает сквозные разрывы, размозжения селезенки и отрыв ее ножки с прямыми ударами в живот, а трещины и разрывы капсулы с кровоизлияниями в пульпу - со сдавлением тела.
По результатам наших исследований, при ударных воздействиях в основном отмечались единичные разрывы капсулы и паренхимы органа с кровоизлияниями под капсулу и паренхиму противоположной поверхности селезенки, центральные кровоизлияния в паренхиму носили очаговый характер, имело место отслоение капсулы с кровоизлиянием под нее в области прикрепления связочного аппарата. При сдавлении наблюдались сочетанные повреждения органов живота с множественными повреждениями селезенки, разрывы распространялись на всю толщу органа, имела место фрагментация, а чаще всего размозжение селезенки.
Обобщение литературных данных и собственных исследований позволяет считать, что по объему повреждений в области селезенки и их морфологическим проявлениям возможно судить о свойствах действовавшего тупого предмета и виде его травмирующего воздействия.
Решение вопросов о месте приложения травмирующего воздействия и его направлении является основным звеном установления механизма образования повреждения селезенки. На значимость данной проблемы обращали внимание А.П.Громов, В.Н.Крюков, А.А.Солохин (1982), указывая на то, что повреждения внутренних органов несут в себе объективную информацию, которая дает возможность судить и об особенностях повреждающего предмета, и о механизме его действия. Данный вопрос разрабатывался теоретически – А.А.Солохин, Л.М.Бедрин (1985), Ю.И.Соседко, А.А.Карандашев (1992) и экспериментально – С.В.Савченко (1992). Теоретически на основе изучения архивных данных была установлена возможность трактовки механизма образования повреждений селезенки, что нашло подтверждение в экспериментальной работе С.В.Савченко (1992). Однако, в данных трудах не в полной мере использовались физические законы деформации упругих тел для объяснения механизма образования повреждений. Трактовка механизма была произведена по некой упращенной схеме и разрабатывалась для объяснения возникновения одномоментных повреждений селезенки.
По С.В.Савченко (1992), от удара тупым твердым предметом в левое подреберье возникали косопродольные разрывы на висцеральной поверхности селезенки. При ударе по левой боковой поверхности грудной клетки – на диафрагмальной, поперечные или косопродольные. При ударе по задней поверхности грудной клетки – разрывы в области заднего конца органа и прилежащих к нему частей. Удар в область передней брюшной стенки по мнению автора вызывает смещение селезенки спереди назад, которое ограничивается желудочно-селезеночной связкой. При этом смещение и перегиб периферической от ворот части органа сопровождается образованием косопродольных разрывов на его висцеральной поверхности. От удара сзади селезенка смещается сзади наперед, но ее движение ограничивается диафрагмально-селезеночной связкой, в месте прикрепления которой образуются разрывы и кровоизлияния, а также разрывы заднего конца селезенки и прилежащих к ней частей, разрывы в месте прикрепления к селезенке желудочно-селезеночной связки. При ударе по левой боковой поверхности грудной клетки от прямого воздействия повреждается диафрагмальная поверхность, одновременно происходит прогибание органа слева направо с образованием разрывов на висцеральной поверхности. Автором был сделан вывод, что установление механизма возможно лишь по совокупной оценке всех повреждений в области селезенки, начиная от повреждений кожных покровов.
Несомненно, более обширная информация по травме селезенки позволяет сужать экспертную версию о механизме ее образования. Но, зачастую, в практике производства этого вида экспертиз, как правило, эксперт получает возможность освидетельствовать потерпевшего тогда, когда наружные повреждения (кровоподтеки, ссадины), свидетельствующие о месте приложения травмирующей силы, уже регрессировали. Медицинские документы часто не содержат этой информации, а описание повреждения селезенки ограничивается лишь его констатацией. Следовательно, установление механизма невозможно? Однако наша практика позволяет решать этот вопрос и без учета наружных повреждений.
Дальнейшие теоретические разработки установления механизма образования повреждений селезенки нашли свое отражение в работе Ю.И.Соседко (2001). По данным автора, при ударе тупым предметом с ограниченной поверхностью в область левого подреберья спереди назад и справа налево, он через брюшную стенку действует на нижний край селезенки, что приводит к ее смещению кзади и влево. При этом образуются подкапсульные кровоизлияния и разрывы капсулы и паренхимы в области ворот и на висцеральной поверхности линейной, щелевидной, зигзагообразной форм, различной протяженности. Разрывы в основном имеют поперечное или косопоперечное направление. От удара большой силы образуются кровоизлияния в связках селезенки вблизи места их прикрепления к органу. Локальный удар по левой боковой поверхности нижнего отдела грудной клетки и живота сопровождается непосредственным травмированием прилежащей к указанным частям тела диафрагмальной поверхности селезенки, где происходит сжатие ткани. В момент травмы ткань противоположной поверхности испытывает деформацию растяжения, в результате чего образуются разрывы в области ворот селезенки. Удар по боковой поверхности туловища не во всех случаях сопровождается повреждением только диафрагмальной поверхности селезенки. Нередко повреждается и ее висцеральная поверхность из-за растяжения. Повреждения селезенки от воздействия на поясничную область возникают редко, при этом повреждения чаще локализуются на висцеральной поверхности селезенки от смещения органа с образованием кровоизлияний в связки.
К решению вопросов механизма автор подходит основываясь на обстоятельствах дела, а не на морфологических особенностях повреждений. Анализ же данной трактовки механизмов приводит к мнению о том, что в основном повреждения селезенки локализуются на висцеральной поверхности органа и возникают как от ударов спереди, так и сзади. Что в принципе не позволяет решить конкретный механизм.
Решение вопросов о месте приложения травмирующего воздействия и его направлении основалось нами на физических законах деформации упругих тел. Как и все упругие тела, при травме селезенка претерпевает три вида деформации – сжатие, растяжение и сдвиг. Для каждого из этих видов деформации характерны свои морфологические особенности повреждений органа.
По нашим наблюдениям, при деформации сжатия в селезенке происходит размятие пульпы с образованием кровоизлияний в ткань органа и под его капсулу. Деформация растяжения приводит к разрыву капсулы и пульпы, нередко к разрыву пульпы без повреждения капсулы (при двухмоментных разрывах селезенки), повреждения собственно капсулы чрезвычайно редки и морфологически выглядят трещинами. Деформация сдвига по той или иной оси в основном приводит к возникновению повреждений пульпы в виде внутренних разрывов и кровоизлияний.
|